
TOP > データヘルス計画
特定健診・特定保健指導とは
平成20年4月から、40歳以上75歳未満(年度途中に40歳または75歳に達する人を含む)の被保険者および被扶養者を対象として、メタボリックシンドロームの予防・解消に重点をおいた、生活習慣病予防のための健診・保健指導が実施されています。
これを「特定健康診査(特定健診)」・「特定保健指導」といい、当健保組合を含め、各医療保険者は実施を義務付けけられています。
特定健診・特定保健指導の目的
特定健診・特定保健指導では、内臓脂肪型肥満に着目し、その要因となっている生活習慣を改善するための保健指導を行い、糖尿病等の生活習慣病の有所見者・予備群を減少させること(病気の予防)を目的としています。
生活習慣病は自覚症状がないまま進行するため、健診は個人が生活習慣を振り返る絶好の機会と位置づけ、行動変容につながる保健指導を行います。
平成30年度から、健診当日に、初回面接の分割実施を行うことが可能となりました。
特定健康診査(特定健診)とは?
特定健康診査(特定健診)は、内臓脂肪型肥満に着目した、生活習慣病予防のための保健指導を必要とする人を選び出すための健診です。
健診項目には、内臓脂肪の蓄積状態をみるために腹囲の計測が追加されるなど、特定保健指導の対象者を的確に抽出するための検査項目が導入されています。
対象者は40歳以上75歳未満(年度途中に40歳または75歳に達する人を含む)の加入者で、被保険者だけでなく被扶養者も対象となります。
特定健診の結果をもとに、内臓脂肪蓄積の程度とリスク要因の数に着目して、リスクの高さに応じて、レベル別(「動機付け支援」・「積極的支援」)に特定保健指導の対象者の選定を行います(階層化という)。
なお、特定健診を受けた人には、全員に健診結果に基づいて一人ひとりにあった「情報提供」が、結果の通知と同時に行われます。
階層化のステップ
◆ステップ1 腹囲とBMIで内臓脂肪蓄積のリスクを判定します。
| ●腹囲 | 男性85cm以上、女性90cm以上 | |
|---|---|---|
| ●BMI | 男性85cm未満、女性90cm未満で BMIが25以上 ※ BMI=体重(kg)÷身長(m)÷身長(m) |
◆ステップ2 検査結果、質問票より追加リスクをカウントします。
1〜3はメタボリックシンドローム(内臓脂肪症候群)の判定項目、4はその他の関連リスクとし、4の喫煙歴については1〜3のリスクが1つ以上の場合にのみカウントします。
| 1 血糖 | a 空腹時血糖 b HbA1Cの場合 |
100mg/dl以上 または 5.6%以上(NGSP値) |
|---|---|---|
| 2 脂質 | a 中性脂肪 b HDLコレステロール |
150mg/dl以上 または 40mg/dl未満 |
| 3 血圧 | a 収縮期 b 拡張期 |
130mmHg以上 または 85mmHg以上 |
| 4 質問票 | 喫煙歴あり | |
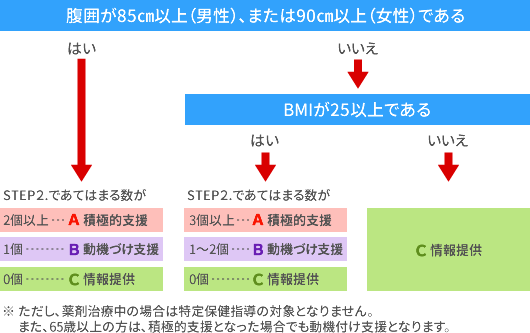
◆ステップ3 ステップ1、2から保健指導レベルをグループ分けします。
-
(1)の場合、
STEP1の腹囲が該当し、STEP2の1〜4のリスクのうち、追加リスクが- 2以上の対象者は
- 積極的支援レベル
- 1の対象者は
- 動機付け支援レベル
- 0の対象者は
- 情報提供レベル
- (2)の場合、
STEP1のBMIが該当し、STEP2の1〜4のリスクのうち、追加リスクが- 3以上の対象者は
- 積極的支援レベル
- 1または2の対象者は
- 動機付け支援レベル
- 0の対象者は
- 情報提供レベル
◆ステップ4 以下の条件を踏まえて保健指導レベルを確定します。
- 前期高齢者(65歳以上75歳未満)は、積極的支援となった場合でも動機付け支援とします。
- 服薬中の人は医療保険者による特定保健指導の対象者にしません。
- 条件 ①前年度に積極的支援に該当し、積極的支援を終了した
- 条件 ②当該年度の特定健診結果が、前年度と比べ、以下に該当する
- BMI<30の場合、腹囲1.0㎝以上かつ体重1.0㎏以上減少している
- BMI>=30の場合、腹囲2.0㎝以上かつ体重2.0㎏以上減少している
特定保健指導とは?
特定保健指導は、階層化により「動機付け支援」「積極的支援」に該当した人に対して実施されます。
特定保健指導の目的は、対象者が自分の健康状態を自覚し、生活習慣の改善のための自主的な取り組みを継続的に行うことができるようにすることにあり、対象者が健康的な生活に自ら改善できるよう、さまざまな働きかけやアドバイスを行います。
平成30年度からは、健診日当日に、腹囲・体重、血圧、喫煙歴等の状況から、特定保健指導対象者と見込まれる者に対して、把握できる情報をもとに、専門職(医師・保健師・管理栄養士)が初回面接を実施し、暫定的な行動計画を作り、後日、すべての検査結果が揃った後に、医師が総合的な判断を行ったうえで、専門職が本人に電話などを用いて相談し、行動計画を完成される分割面談が可能となりました。
動機付け支援
生活習慣の改善を促す原則1回の支援が受けられます。
医師、保健師、管理栄養士らの指導のもとに行動計画を作成し、生活習慣改善に取り組めるように、専門職が原則1回の面接を行います。計画どおり効果が出ているかなどを評価します。
[例:個別支援、グループ支援など]
積極的支援
3ヵ月以上、複数回にわたっての継続的な支援が受けられます。
医師、保健師、管理栄養士らの指導のもとに行動計画を作成し、生活習慣改善に取り組めるように、専門職が3ヵ月以上の定期的・継続的な働きかけを行います。計画どおり効果が出ているかなどを評価します。
[例:個別支援、グループ支援、電話、Eメールなど]
| まずは健診を受けましょう! |
|---|
|
平成20年度から実施されている75歳以上の人を対象とした新しい高齢者医療制度に、各医療保険者は「後期高齢者支援金」を拠出しています。 この支援金額は、「特定健診の実施率」「特定保健指導の実施率」「糖尿病等の重症化予防」等によって、プラスマイナス10%の範囲内で、加算または減算されます。 被保険者および被扶養者の皆さんが健診を受けることが、皆さんが負担する保険料、健保財政に影響を与えることになりますので、日頃の健康的な生活習慣を実践するとともに、年に一度は必ず健診を受けてください。 |